I. Chấn thương phần mềm
1. Đặc điểm giải phẫu, sinh lý và bệnh học chấn thương phần mềm vùng hàm mặt
- Vùng hàm mặt có nhiều mạch máu và bạch huyết nên có điều kiện nuôi dưỡng và bảo vệ tốt; vì vậy, vết thương thường chảy máu nhiều nhưng lại chóng hồi phục.
- Vùng hàm mặt có mạch máu nuôi dưỡng phong phú, có hốc miệng, mũi, mắt và tai, do đó ít có biến chứng hoại sinh hơi và vì thế vết thương vùng hàm mặt có thể khâu đóng kín thì đầu (trước 6 giờ) ngay cả vết thương đến muộn (sau 6 giờ) nếu làm sạch vết thương thật tốt cũng có thể khâu đóng kín được.
- Cơ bám da mặt một đầu bám vào xương, một đầu bám vào da nên vết thương có xu hướng bị toác rộng và mép vết thương bị quắp lại, co kéo làm thay đổi các mốc giải phẫu.
- Dây thần kinh mặt chi phối vận động các cơ bám da mặt dễ bị tổn thương trong chấn thương hoặc trong phẫu thuật điều trị.
- Vết thương ở mặt khi liền sẹo có thể bị co kéo làm thay đổi các mốc giải phẫu, ảnh hưởng rất nhiều đến chức năng ăn, nuốt, thở, nói và thẩm mỹ.
- Tuyến nước bọt và ống dẫn nếu bị đứt dễ gây dò nước bọt kéo dài và gây khó chịu cho bệnh nhân.
2. Phân loại vết thương phần mềm
2.1. Vết thương xây xát: chợt da nông trên bề mặt đến lớp thượng bì, rướm máu gây đau rát.
2.2. Vết thương đụng dập: không rách da, tổn thương tổ chức dưới da gây phù nề tổ chức, xuất huyết dưới da gây đổi màu da tạm thời.
2.3. Vết thương rách da: tuỳ độ rộng và độ sâu có thể tổn thương mạch máu, thần kinh hoặc các tổ chức ở sâu.
2.4. Vết thương mất tổ chức
2.5. Vết thương xuyên thủng, vết thương chột (tịt) : vết thương xuyên thủng thường sâu, liên quan đến các hốc tự nhiên như mũi, miệng, xoang hàm...; vết thương chột (tịt) thường xé toác tổ chức.
2.6. Vết thương tuyến – ống tuyến: vết thương nằm trên đường đi của tuyến, ống tuyến mang tai, dưới hàm, dưới lưỡi
2.7. Vết thương hoả khí và chiến tranh: thường bẩn, nhiều dị vật, đôi khi các mảnh răng và xương trở thành tác nhân phá hoại tổ chức (hoả khí thứ phát).
2.8. Vết thương bỏng: phân độ như ngoại khoa.
3. Các yếu tố tiên lượng
Tiên lượng vết thương phần mềm thường dựa trên mức độ nặng nhẹ của các yếu tố:
3.1. Chảy máu
3.2. Phá huỷ tổ chức và rối loạn chức năng.
3.3. Sự thiếu hổng tổ chức
3.4. Ngoài ra, bệnh nhân được điều trị sớm hay muộn, sức đề kháng của cơ thể là những yếu tố rất quan trọng.
4. Nguyên tắc điều trị vết thương phần mềm
4.1. Điều trị sớm, sơ cứu tốt.
-
- Xử trí càng sớm càng tốt. Tuy nhiên, vết thương phần mềm vùng hàm mặt (khác với vết thương toàn thân) được phép khâu kín ở bất kể thời gian nào (có thể > 6h) nếu vết thương đã được làm sạch.
- Nội dung sơ cứu gồm: chống ngạt thở, chống chảy máu (ép vết thương bằng tay, băng ép, khâu cầm máu), chống choáng, chống nhiễm khuẩn.
4.2. Thăm dò kỹ, phát hiện và lấy hết dị vật.
4.3. Chải rửa thật sạch vết thương, đánh giá đúng thương tổn
4.4. Cắt lọc sạch nhưng tiết kiệm tổ chức tối đa
4.5. Cầm máu vết thương, đặc biệt đối với vết thương có đứt mạch
4.6. Khâu đóng vết thương thì đầu phải đảm bảo chức năng và thẩm mỹ, theo nguyên tắc sau:
- Khâu đóng từng lớp tổ chức một, không được căng, khâu mũi rời.
- Không để lại khoảng chết có thể đọng dịch, máu...
- Không làm sang chấn thêm tổ chức.
- Nếu vết thương thông vào miệng, cần đóng kín niêm mạc trước.
- Khâu da:
+ Khâu da phải thẳng, đều; nếu vết thương căng có thể khâu Donati (xa - xa, gần – gần), xen kẽ mũi rời.
+ Nếu vết thương thẳng, không căng nên khâu trong da để bảo đảm thẩm mỹ
+ Để tránh biến dạng mặt, cần khâu các múi khoá hay các mũi mốc như góc mắt, mí mắt, cánh mũi, khoé miệng, đường viền môi...
+ Khi có thiếu hổng lớn, các mép không che kín vết thương hoặc quá căng, thông các hốc tự nhiên, lộ xương cần khâu định hướng để kéo các mép vết thương vào vị trí gần bình thường.
4.7. Vết thương sau khi khâu nếu có nhiễm khuẩn chỉ cần cắt bỏ bớt một hai mũi chỉ khâu để tháo dịch ứ đọng hoặc mủ vết thương vẫn có thể liền tốt.
4.8. Tất cả các vết thương hở đặc biệt là nhiễm bẩn cần phải tiêm phòng uốn ván (SAT) trong 24 giờ đầu
4.9. Dùng thuốc kháng sinh, giảm đau, chống phù nề
II. Gãy xương hàm trên
1. Đặc điểm xương hàm trên (XHT)
1.1. XHT gồm hai xương đối xứng nhau qua mặt phẳng dọc giữa, góp phần chính tạo nên khối xương tầng mặt giữa, nên khi chấn thương gãy xương hàm trên thường kèm theo chấn thương các xương tầng mặt giữa khác như xương chính mũi, xương lệ, xương gò má, xương xoăn dưới, xương lá mía.
1.2. Có sự liên quan mật thiết với hốc mắt, hốc mũi, xoang hàm và nền sọ. Nên khi bị chấn thương thường ảnh hưởng nặng nề đến các cơ quan giác quan, sọ não.
1.3. Là xương cố định, được che phủ phía trên bởi nền sọ và xương chính mũi, hai bên bởi xương gò má, cung tiếp xương thái dương và phía dưới bởi xương ổ răng, xương hàm dưới nên chỉ bị gãy khi có chấn thương trực tiếp và mạnh.
1.4. Là xương xốp, có nhiều mạch máu nuôi dưỡng, nên khi bị gãy thường chảy máu nhiều nhưng xương chóng liền, nên cần xử trí cấp cứu.
1.5. Có răng cắm vào xương ổ răng, quan hệ khớp cắn trung tâm với răng hàm dưới, là cơ sở tự nhiên giúp nắn chỉnh và cố định xương gãy.
2. Phân loại gãy xương hàm trên
Gãy một phần: gãy xương ổ răng, gãy mỏm lên, gãy bờ dưới xương ổ mắt, góc trong mắt, lún hố nanh, gãy mỏm và vòm khẩu cái.
Gãy toàn bộ: có hai loại, gãy dọc và gãy ngang.
2.1. Gãy dọc
- Lannelogue: đường gãy ở giữa, tách rời hai xương hàm trên, tạo kẽ hở giữa hai răng cửa giữa, niêm mạc khẩu cái bị rách.
- Richet: gãy dọc một bên qua răng cửa bên hoặc răng nanh.
- Bassereau: phối hợp Lannelogue và Richet chia xương hàm trên thành ba đoạn.
- Huet: đường gãy hình tam giác, đỉnh là mấu lên XHT, hai góc là hai răng nanh.
- Walther: gồm ba đường gãy dọc, một ở giữa, hai đường khác qua răng hàm nhỏ thứ nhất hoặc răng hàm nhỏ thứ hai, phối hợp với một đường gãy ngang (Le Fort I).
2.2. Gãy ngang (còn gọi là gãy Le Fort)
- Le Fort I (còn gọi là Guérin)
Đường gãy nằm ngang từ phần dưới hốc mũi, đi sang hai bên trên các chóp răng ra sau đến lồi củ XHT, 1/3 dưới chân bướm, ở giữa vỡ vách ngăn mũi và 1/3 xương lá mía.
- Le Fort II (tách rời sọ mặt giữa, dưới xương gò má)
Đường gãy bắt đầu giữa xương chính mũi, qua mấu lên XHT đến thành trong hốc mắt, tổn thương xương lệ, vào sàn ổ mắt rồi bờ dưới ổ mắt, sau đó chạy gần hay ngang qua lỗ dưới ổ mắt. Tiếp tục đi dưới xương gò má ra lồi củ XHT, đoạn này song song với LeFort I, phía sau gãy 1/3 giữa xương chân bướm, ở giữa gãy 1/3 giữa xương lá mía.
- Le Fort III (tách rời sọ mặt cao, trên xương gò má) với các đường gãy
Đường gãy bắt đầu trên xương chính mũi, ngang hay trên chỗ nối khớp xương trán, tách khớp mũi trán, đến mấu lên XHT, vào thành trong ổ mắt gãy xương lệ, xương giấy, rồi đến khe bướm, gãy 1/3 trên xương chân bướm
Tách rời khớp trán - gò má
Tách rời cung tiếp - gò má
Gãy 1/3 trên xương lá mía.
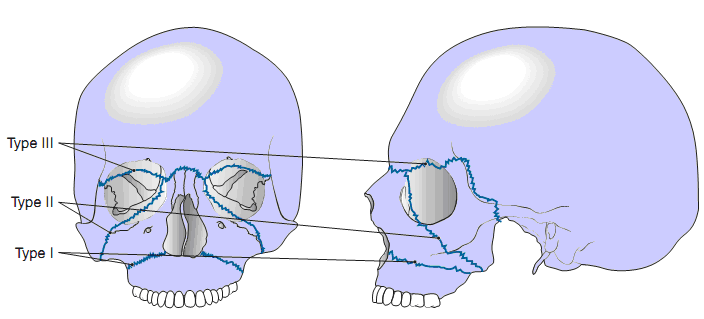
Hình 1: Các đường gãy Le Fort : Đường gãy Le Fort I : Type I; Đường gãy Le Fort II: Type II; Đường gãy Le Fort III: Type III
3. Lâm sàng gãy ngang toàn bộ xương hàm trên
3.1. Le Fort I
3.1.1. Triệu chứng lâm sàng
- Bệnh nhân choáng nhẹ
- Ăn nhai khó, nuốt vướng vì phần gãy sa xuống.
- Mặt biến dạng: môi trên sưng nề, bầm tím, miệng hở cửa, chảy máu mũi.
- Trong miệng: ngách lợi môi , lợi má bầm tím, có thể thấy xuất huyết hình móng ngựa ở vòm miệng sau vài ngày. Khi cắn, khối răng hàm chạm sớm, hở cửa.
- Ấn từ gai mũi trước đến XHT bệnh nhân đau chói.
- Dấu Guérin: ấn sau lồi củ XHT ở vùng chân bướm hàm bệnh nhân đau chói.
- Lắc cung hàm sẽ thấy di động toàn bộ (dấu hiệu "đeo hàm giả").
3.1.2. X-quang
Phát hiện đường gãy nhờ phim sọ thẳng và sọ nghiêng.
3.2. Le Fort II:
3.2.1. Triệu chứng lâm sàng:
- Bệnh nhân choáng
- Đau dọc đường gãy ở gốc mũi bờ dưới hốc mắt, nơi tiếp giáp xương gò má. Có thể bị tê mặt do tổn thương lỗ dưới ổ mắt, chảy máu mũi, nhai vướng đau.
- Xẹp phần giữa mặt do khối răng cửa lún lên trên và lùi ra sau, bầm tím mi dưới, chảy nước mắt do chèn ép ống lệ tị.
- Trong miệng: sai khớp cắn do khối răng hàm bị đẩy xuống dưới và ra sau nên khi cắn, răng hàm chạm sớm. Ngách lợi vùng răng hàm bầm tím, ấn đau, ngách lợi tiếp giáp xương gò má có thể có hình bậc thang.
- Ấn đau góc trong, bờ dưới hốc mắt, gốc mũi, bờ dưới xương gò má, lồi củ XHT.
3.2.2. X- quang: Blondeau, Hirtz, phim sọ thẳng và sọ nghiêng.
3.3. Le Fort III
3.3.1. Triệu chứng lâm sàng
- Bệnh nhân choáng nặng
- Đau dọc đường gãy ở khớp mũi trán, trán-gò má, gò má-cung tiếp, chảy máu mũi, có thể chảy dịch não tủy
- Mặt phù nề, bầm tím quanh hốc mắt (dấu "đeo kính râm"), nhãn cầu có thể bị lõm hoặc sụp gây song thị.
- Trong miệng: sai khớp cắn khối răng hàm chạm sớm, hở vùng răng cửa, bầm tím vòm miệng.
- Có thể sờ thấy các đầu xương di lệch
- Toàn bộ khối xương mặt di động so với khối xương sọ.
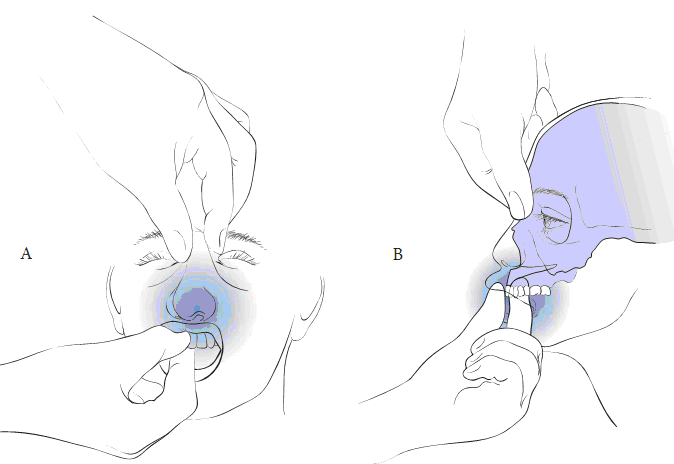
Hình 2: Cách khám phát hiện sự di động khối xương hàm trên đối với khối xương sọ
3.3.2. X-quang: Blondeau, Hirtz, phim sọ thẳng, sọ nghiêng và cắt lớp vi tính (Scanner).
4. Chẩn đoán gãy ngang toàn bộ xương hàm trên
Dựa vào vị trí đường gãy, triệu chứng lâm sàng và X quang.
5. Điều trị
5.1. Nguyên tắc điều trị
- Ưu tiên cấp cứu tính mạng, chỉ điều trị chuyên khoa khi bệnh nhân đã thoát khỏi hẳn tình trạng nguy hiểm.
- Là một cấp cứu, cần điều trị sớm, không bỏ sót tổn thương, phục hồi tốt chức năng, thẩm mỹ, ngăn chặn biến chứng, tránh di chứng.
- Lưu ý chức năng các giác quan.
5.2. Các bước điều trị
5.2.1. Sơ cứu bệnh nhân chấn thương hàm mặt: cần tiến hành ngay ở nơi xảy ra tai nạn, nhằm loại bỏ những nguy cơ đến tính mạng. Sơ cứu có ảnh hưởng rất lớn đến tính mạng bệnh nhân, sự tiến triển của chấn thương và kết quả điều trị. Trong cấp cứu chấn thương hàm mặt có 4 nguyên nhân chính đe dọa tính mạng bệnh nhân cần phải xử lý kịp thời:
5.2.1.1. Chống ngạt thở: thường do các nguyên nhân sau đây
- Dị vật: răng gãy, hàm giả, cục máu đông, dị vật từ bên ngoài. Xử trí bằng móc họng, lấy sạch dị vật, khai thông đường thở.
- Ứ đọng đờm giải, dịch, máu, chất nôn… Xử trí bằng hút sạch đờm giải, dịch, máu, chất nôn…, cầm máu, cho bệnh nhân ngồi đầu cúi, nằm ngiêng một bên hoặc nằm sấp (để phòng máu cục, nước bọt, chất nôn vào đường thở), không được cố định hàm
- Tụt lưỡi ra sau: do phù nề sàn miệng, gãy cành ngang xương hàm dưới 2 bên, vỡ nát vùng cằm và cành ngang. Xử trí bằng kéo lưỡi ra trước, cố định bằng khâu chỉ qua đầu lưỡi và cố định vào Canun Mayo hay Guédel hoặc khuy áo.
- Phù nề hoặc tụ máu vùng sàn miệng, lưỡi, vòm miệng mềm, hạ họng, thanh quản: do vết thương đụng dập vùng hàm hầu, cạnh cổ. Xử trí bằng đặt NKQ hay mở khí quản; nếu không mở được khí quản thì dùng kim lớn số 17 chọc qua màng sụn giáp nhẫn và chuyển tuyến trên.
- Chấn thương sọ não: đặt NKQ hay mở khí quản.
5.2.1.2. Chống chảy máu: chảy máu nhiều có thể do vết thương phần mềm, đứt động mạch lớn, gãy xương phức tạp.
- Đối với phần mềm: ép vết thương bằng tay, băng ép tại chỗ hoặc khâu cầm máu
- Vết thương đứt mạch: kẹp vào mạch hoặc ấn vào đường đi của động mạch chi phối; đốt điện hoặc thắt đầu mạch chảy máu; nếu không kết quả và không tìm được động mạch chi phối thì thắt động mạch cảnh ngoài.
- Đối với gãy xương gây chảy máu:
+ Cố định xương gãy: băng cằm đầu, buộc chỉ thép răng hai đầu gãy để cố định
+ Nếu chảy máu qua mũi: nhét bấc mũi trước và sau
+ Nếu vẫn không cầm máu: thắt động mạch chi phối, nếu không kết quả phải thắt động mạch cảnh ngoài.
5.2.1.3. Chống choáng: choáng hay gặp là choáng mất máu, choáng chấn thương; choáng nặng thường gặp trong đa chấn thương hay chấn thưong vùng hàm mặt kèm CTSN, chống choáng cần thực hiện sớm bằng thuốc trợ tim, trợ hô hấp, sưởi ấm, truyền huyết thanh..., cầm máu tốt, tránh di chuyển bệnh nhân nhiều lần và phải bất động trước khi chuyển. Điều trị chống choáng theo nguyên nhân
- Nguyên nhân: do mất máu, do đau
- Điều trị chống choáng, sốc theo nguyên nhân
- Điều trị thuốc:
+ Thở O2, hô hấp nhân tạo
+ Truyền dịch, truyền máu nếu bệnh nhân thiếu máu
+ Adrenaline, Dopamin, Corticoide
+ Giảm đau, an thần (trừ CTSN)
5.2.1.4. Chống nhiễm khuẩn: nếu có vết thương bẩn thì cần loại bỏ dị vật, cắt lọc và rửa sạch vết thương
- Tiêm phòng uốn ván (SAT)
- Kháng sinh toàn thân: phòng và chống nhiễm trùng.
5.2.1.5. Sơ cứu tại chỗ: nắn chỉnh bằng tay hoặc buộc chỉ thép qua một nhóm răng để kéo chỉnh theo khớp cắn trung tâm. Cố định tạm thời bằng băng cằm đỉnh phối hợp bằng băng trán chẩm. Chuyển bệnh nhân lên tuyến trên để điều trị tiếp. Nếu bệnh đang ở tình trạng mất tri giác hoặc đang ở trong tình trạng đe doạ tính mạng thì phải để bệnh nhân trong tư thế nằm sấp mặt hoặc nghiêng đầu trong quá trình vận chuyển. Hút đờm dãi làm thông thoáng đường thở.
5.2.2. Điều trị chuyên khoa
Nắn chỉnh bằng tay, bằng dây thép kéo, máng chỉnh hình, buộc chỉ thép vào răng hai hàm, tạo các móc Ivy cải tiến, liên hoàn Stout kéo chỉnh liên tục bằng cao su, kéo qua xông Nélaton luồn qua mũi họng, sử dụng bộ dụng cụ ngoài (Rudko). Phẫu thuật khi xương đã liền.
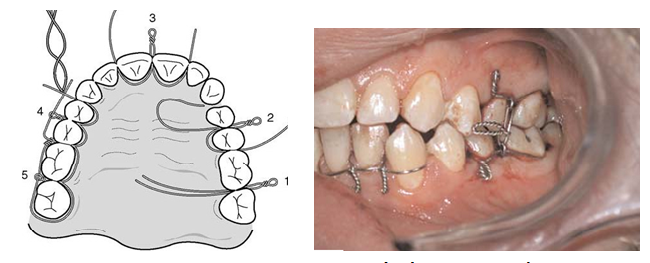
Hình 3: Buộc các nút Ivy ở các răng 2 hàm để nắn chỉnh và cố định hai hàm về đúng khớp cắn trung tâm
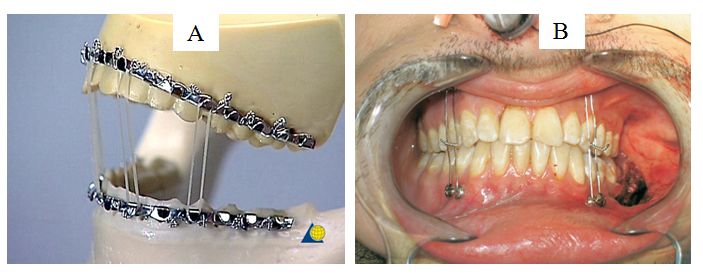
Hình 4: Nắn chỉnh và cố định hai hàm bằng cung Tiguerstedt: (A); Cố định hai hàm bằng vít neo chặn (miniscrews): (B).
- Cố định bằng cung Tiguerstedt hay Ginested, bằng máng với bộ dụng cụ ngoài. Cố định xương gãy bằng các phương pháp như phẫu thuật kết hợp xương bằng nẹp vít, phẫu thuật treo xương hàm vào gò má, cung tiếp trong gãy Le Fort I, Le Fort II (Phẫu thuật Adams), hoặc treo xương hàm vào mấu mắt ngoài của xương trán trong Le Fort III (phẫu thuật Thomas). Thời gian cố định: 15-30 ngày.
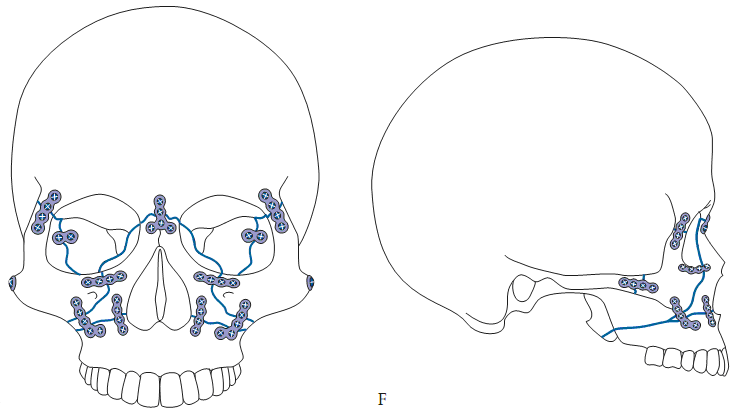
Hình 5: Sơ đồ kết hợp xương bằng nẹp vít gãy xương hàm trên (Le Fort I, II,III)
III. Gãy xương hàm dưới
1. Đặc điểm xương hàm dưới (XHD)
1.1. XHD là một xương lẻ, đối xứng, tạo nên tầng mặt dưới, nổi lên ở vùng cổ và mặt, có nhiều điểm nhô (cằm, góc hàm) nên rất dễ gãy (theo D. Galas, chiếm 60% gãy xương vùng mặt).
1.2. Có hệ cơ nhai bám tận, lực tác dụng đối kháng, nên sau khi gãy, XHD thường bị biến dạng thứ phát.
1.3. Là xương di động, có răng cắm vào xưong ổ răng, quan hệ khớp cắn trung tâm với răng hàm trên cố định, đó là cơ sở giúp nắn chỉnh và cố định xương gãy. Răng khôn hàm dưới có vai trò quan trọng trong gãy xương hàm dưới vùng góc hàm.
1.4. Là xương dẹt, mỏng, ngoài đặc, trong xốp, chỉ được nuôi dưỡng với động mạch răng dưới, nên khi gãy ít chảy máu nhưng chậm liền xương.
1.5. Có các điểm yếu dễ gãy: khớp cằm, góc hàm, lỗ cằm, lồi cầu ...
2. Phân loại gãy xương hàm dưới
2.1. Gãy từng phần
Gãy xương ổ răng, vỡ lồi cầu, mỏm vẹt, bờ dưới XHD, xuyên thủng xương.
2.2. Gãy toàn bộ
- Một đường: gãy vùng giữa, vùng bên, vùng góc hàm, cành lên, lồi cầu.
- Hai đường: gãy đối xứng, không đối xứng.
- Ba đường, phức tạp.
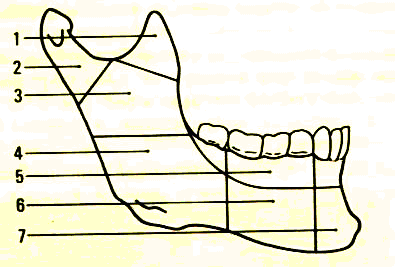
Hình 6: Phân loại theo vị trí giải phẫu xương hàm dưới: vị trí
1: mỏm vẹt. 2: lồi cầu. 3: cành lên. 4: góc hàm
5: Xương ổ răng - răng. 6: cành ngang. 7: khớp cằm
3. Lâm sàng gãy tòan bộ xương hàm dưới một đường
3.1. Gãy vùng giữa (khớp cằm)
Chiếm 12%
3.1.1. Vị trí
Đường gãy nằm giữa mặt xa hai răng nanh, hiếm khi đúng đường giữa mà thường nằm cạnh khớp cằm. Đường gãy có thể thẳng hay hình Lambda, tách rời lồi cằm.
3.1.2. Triệu chứng lâm sàng
- Sưng vùng cằm, bầm tím tụ máu, có thể rách da môi, cằm ấn đau, lợi, ngách lợi môi, sàn miệng bầm tím hay rách.
- Kẽ hai răng đường gãy đi qua giãn rộng, Răng có thể lung lay, gãy hoặc mất.
- Khớp cắn có thể sai ít hoặc bình thường do lực cơ cân bằng.
- Phát hiện đường gãy bằng cách đứng trước bệnh nhân, dùng hai tay, ngón cái đặt lên cung răng và ngón trỏ, ngón giữa đặt vào bờ dưới cành ngang, làm động tác di chuyển lên xuống ngược chiều sẽ thấy hai đoạn gãy di chuyển theo. Có thể dùng động tác bẻ nhẹ cung răng sang hai bên để lộ đường nứt.
3.1.3. X-quang
Phát hiện đường gãy nhờ phim Simpson, phim gốc răng.
3.2. Gãy vùng bên (cành ngang)
Chiếm 30%, lưu ý thường gãy kèm lồi cầu bên kia.
3.2.1. Vị trí
Từ mặt gần răng hàm nhỏ thứ nhất đến mặt xa răng hàm lớn thứ hai, đường gãy thường kéo xuống dưới và ra sau, thường đi cạnh hoặc ngang qua lỗ cằm.
3.2.2. Triệu chứng lâm sàng
- Bệnh nhân đau, không nhai được do vướng; nuốt vào phát âm khó.
- Mặt biến dạng, cằm hơi lệch về phía gãy, da vùng má có thể xây xát hay rách, sưng và tụ máu dưới da có thể lan rộng lên má, xuống cổ.
- Sờ bờ dưới và mặt ngoài XHD có bậc thang ấn đau chói.
- Trong miệng có biến dạng cung răng: đoạn ngắn về phía lưỡi cao hơn đoạn dài, đoạn dài lệch ra ngoài thấp hơn đoạn ngắn. Khi bệnh nhân ngậm miệng răng đọan ngắn chạm răng hàm trên trước rồi đến răng đoạn dài (triệu chứng răng chạm khớp hai lần do tác động các cơ có lực đối kháng) răng có thể bị gãy, lung lay hay mất. Lợi, ngách lợi, sàn miệng có thể bị rách, chảy máu.
3.2.3. X-quang
Phát hiện đường gãy nhờ phim hàm chếch (Maxillaire Défilé), phim gốc răng, phim toàn cảnh (Panorama), phim sọ thẳng.
3.3. Gãy vùng góc hàm (Gonion)
Chiếm 18% vì vùng góc hàm là điểm yếu của xương hàm dưới.
3.3.1. Vị trí: từ mặt gần răng khôn đến góc hàm, đường gãy thường chéo xuống dưới và ra sau, vết thương thường kín trừ khi qua răng khôn tạo gãy hở.
3.3.2. Triệu chứng lâm sàng
- Bệnh nhân đau ít, nhai khó.
- Vùng góc hàm có sưng bầm tím ấn đau, mặt thường không biến dạng nếu có biến dạng thì hàm sẽ lệch về phía gãy.
- Khám trong miệng: khớp cắn thường không di lệch, ấn vào ngách lợi má vùng góc hàm, răng khôn, tam giác sau xương hàm dưới bệnh nhân đau.
- Phát hiện đường gãy bằng cách đứng sau lưng bệnh nhân, một tay cố định cành lên, tay kia đặt ngón cái lên cung răng, các ngón khác ở bờ dưới XHD, làm động tác bẻ cành ngang ra trước.
Trường hợp có di lệch, cành lên bị kéo lên trên, ra trước và vào trong, cành ngang bị kéo xuống dưới và ra sau.
3.3.3. X-quang
Phát hiện đường gãy nhờ phim hàm chếch (Maxillaire Défilé), phim gốc răng, phim sọ thẳng.
3.4. Gãy cành lên
Rất hiếm gặp (7%)
3.4.1. Đường gãy
Có thể nằm ngang, dọc hay hình hoa thị.
3.4.2. Triệu chứng lâm sàng
- Bệnh nhân đau dọc đường gãy, khó há miệng, khó ăn nhai.
- Cằm hơi lệch về phía gãy, sưng nề bầm tím vùng cơ cắn.
- Răng thường chạm khớp hai lần vì bên gãy thường bị kéo lên trên.
3.4.3. X-quang
Phát hiện đường gãy nhờ phim hàm chếch (Maxillaire Défilé), phim sọ thẳng.
3.5. Gãy lồi cầu
Năng xảy ra, chiếm 32%, thường ở ba vị trí:
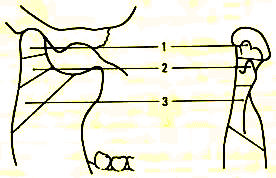
Hình 7: Phân loại gãy lồi cầu: gãy chính (chỏm) lồi cầu: vị trí 1; gãy dưới lồi cầu cao: vị trí 2; gãy dưới lồi cầu thấp: vị trí 3.
3.5.1. Dưới lồi cầu thấp (Sous condylienne basse)
- Đường gãy nghiêng xuống dưới và ra sau nền cổ lồi cầu và ở ngoài khớp. Đọan lồi cầu bị kéo lên trên ra trước, vào trong do tác động của cơ chân bướm ngoài nhưng di lệch ít, đoạn cành lên bị kéo lên trên, ra sau do tác động của cơ cắn.
- Khám:
+ Dùng ngón tay trỏ ấn giữa nắp tai và lồi cầu, bệnh nhân sẽ đau chói trước nắp tai.
+ Dùng hai ngón tay út đặt trước ống tai ngoài hai bên, bảo bệnh nhân há ngậm miệng để so sánh cử động của hai lồi cầu.
Trong miệng: cung hàm lệch về phía gãy, răng chạm khớp hai lần.
3.5.2. Dưới lồi cầu cao (Sous condylienne haute)
- Đường gãy nằm ngang cổ giải phẫu của lồi cầu ở trong khớp. Đầu lồi cầu bị trật vào trong xuống dưới và ra trước bởi tác động của các cơ chân bướm ngoài.
- Khám thấy mất cử động lồi cầu bên gãy, đau và tụ máu trước nắp tai, hở khớp cửa, hàm lệch về phía gãy, răng chạm khớp 2 lần, bên gãy chạm sớm.
3.5.3. Chính lồi cầu (condylienne vraie)
Triệu chứng lâm sàng giống gãy dưới lồi cầu cao, thường phối hợp gãy xương nhĩ, hõm chảo và cung tiếp xương thái dương.
X-quang phát hiện gãy lồi cầu nhờ phim Schuller, Zimmer, sọ thẳng.
4. Chẩn đóan gãy xương hàm dưới toàn bộ một đường
Dựa vào vị trí đường gãy, triệu chứng lâm sàng và X-quang.
5. Điều trị gãy xương hàm dưới
5.1. Nguyên tắc điều trị
- Là một cấp cứu trì hoãn, có thể điều trị trong điều kiện có sửa soạn, khi đã loại trừ các nguy hiểm đến tính mạng bệnh nhân.
- Phục hồi tốt chức năng ăn nhai, nói, nuốt.
- Lưu ý thẩm mỹ, tránh các biến chứng, di chứng.
5.2. Các bước điều trị
5.2.1. Sơ cứu
- Toàn thân: chống choáng, thông khí, cầm máu, chống nhiễm khuẩn.
- Tại chỗ: nắn chỉnh cố định tạm thời bằng cách buộc chỉ thép liên kết các răng hai đầu gãy bằng nút số 8, nút hình bậc thang, nút Ivy..., cố định tạm thời hai hàm bằng băng cằm đỉnh và tăng cường băng trán chẩm.
5.2.2. Điều trị chuyên khoa
- Nắn chỉnh: bằng tay, lực kéo, bộ dụng cụ ngoài hay phẫu thuật.
- Cố định hai hàm bằng phương pháp Leblanc, Black và Ivy, phương pháp buộc liên hoàn Stout hay sử dụng cung Tiguerstedt, Ginested.
-Với bệnh nhân mất răng: cố định bằng máng chỉnh hình.
- Phẫu thuật trong các trường hợp khó điều trị chỉnh hình như gãy vụn, nhiều đoạn hoặc di lệch nhiều: kết hợp xương bằng nẹp vít, đóng đinh, phẫu thuật buộc vòng quanh XHD cho trẻ em có bộ răng hỗn hợp.
- Phối hợp kết hợp xương với cố định hai hàm từ 4-6 tuần, hoặc nẹp vít và cố định băng thun trong vòng 10 ngày đầu.
- Nói chung, thời gian cố định từ 30-45 ngày.
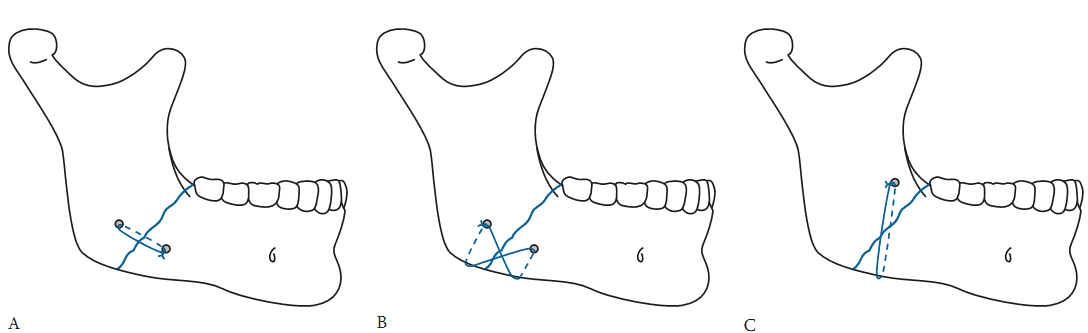
Hình 8: Kết hợp xương bằng chỉ thép (gãy góc xương hàm dưới)
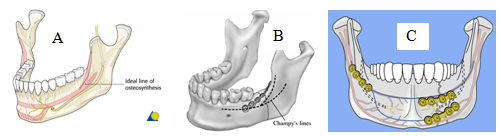
Hình 9: Đường kết hợp xương lí tưởng trên xương hàm dưới: (A); Kết hợp xương bằng nẹp vít nhỏ gãy góc xương hàm dưới theo phương pháp Champy: (B); Kết hợp xương gãy xương hàm dưới vùng cằm bằng 2 nẹp vít nhỏ: (C).
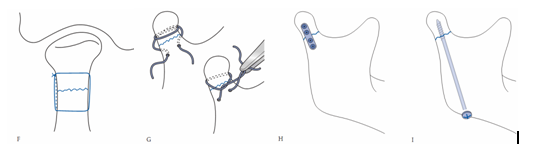
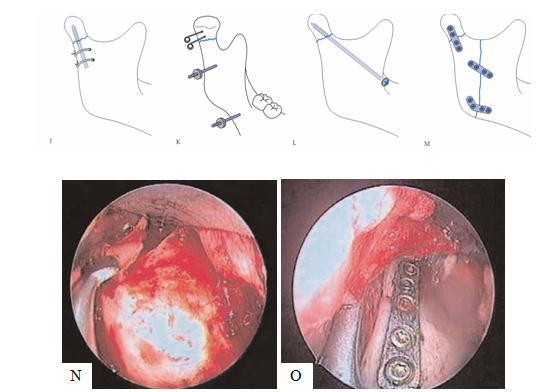
Hình 10: Kết hợp xương gãy lồi cầu theo phương pháp của Robinson (1962, hình F); của Messer (1972, hình G); của Kobert (1978, hình H); của Petzel (1982, hình I); của Brown (1984, hình J); của Fernandez (1987, hình K); của Kitayama (1989, hình L); của Ellis (1989, hình M). Kết hợp xương gãy lồi cầu bằng nẹp vít qua nội soi (N,O).







