I. Đặc điểm dịch tễ học
- Những dị tật bẩm sinh vùng hàm mặt, chủ yếu là những khe hở ở vùng mặt, gây biến dạng mặt làm tổn thương đến tâm lý, thẩm mỹ và chức năng, chiếm tỷ lệ cao nhất trong các loại dị tật chung của cơ thể (khoảng 10%).- Ở Đức, từ 1925-1958, thống kê toàn thể trẻ sơ sinh thì dị tật chung (ở chân, tay, thần kinh, tim, mạch máu lớn và hàm mặt) chiếm 0,6 - 2%, trong đó 1/10 là khe hở bẩm sinh hàm mặt.
- Ở Tiệp Khắc, cứ 200 trẻ sơ sinh, có 1 trẻ dị tật bẩm sinh chung (theo Burian).
Nói chung, trên thế giới cứ 1000 cháu mới sinh, thì có 1 cháu có dị tật bẩm sinh vùng hàm mặt (tỷ lệ 10/00). Tỷ lệ này có khác nhau ở mỗi nước và ở các thời điểm khác nhau:
- Ở Đức :
- Trước thế chiến thứ II: 1/1000
- Sau thế chiến thứ II: 1/450
- Tiệp khắc :
- Đầu thế kỷ 20:1/1000
- Năm 1962:1/750 (theo Burian)
- Pháp: 1/ 942 (1927 theo Veau và Peron)
- Ở Mỹ:1/ 700
- Nhật : 1/ 378 (Theo tài liệu thông báo của ngành Răng Hàm Mặt Mỹ 9/1969).
- Ở Việt Nam, theo Bác sĩ Nguyễn Huy Cận, Viện bảo vệ bà mẹ trẻ em, tỷ lệ cũng xấp xỉ 1/1000 (1996), BS Phạm Gia Đức: tỷ lệ 1/640 (1970). theo Mai Đình Hưng, Viện RHM Hà Nội, tỷ lệ 1/1211 (1980, theo Nguyễn Thị Bá Thanh -Viện phụ sản ở thành phố Hồ Chí Minh tỷ lệ 1/480 (1984).
Tóm lại, khe hở dị tật bẩm sinh vùng hàm mặt là một bệnh khá phổ biến. Nếu dân số nước ta hiện nay là 80 triệu dân, tỷ lệ sinh đẻ là 3%, tỷ lệ dị tật bẩm sinh hàm mặt là 1/1000, thì hàng năm có khoảng 2400 cháu nhỏ ra đời có dị tật bẩm sinh hàm mặt.
II. Cơ chế và nguyên nhân bệnh sinh
1. Nhắc lại khái niệm bào thai học
Trứng thụ tinh sẽ phân chia ngay và tiến triển qua các giai đoạn : Phôi dâu, phôi kết, bán phôi hai lá (khi xuất hiện túi ối và noãn hoàng), sau đó là giai đoạn bán phôi 3 lá (khi lá trung bì phôi xuất hiện giữa 2 lá nội và ngoại bì). Trong quá trình phát triển, bán phôi ngày càng nở rộng, lồi vào trong khoang màng ối và rãnh màng ối ngày càng bị hạ thấp xuống phía bụng. Kết quả là khúc đầu và khúc sau của bán phôi ngày càng được phân biệt rõ, đó là giai đoạn khép mình phôi. Cùng với sự phát triển mạnh của não,tim, thành trước lồng ngực, cung mang. Mồm nguyên thủy cũng xuất hiện ở phần trên của cung mang I.
2. Cơ chế bệnh sinh
Để giải thích cơ chế bệnh sinh, người ta dùng thuyết nụ mầm của Rhatke(1832), Dursy (1869) và His (1888), vào năm 1930 Victor Veau bổ xung thêm bằng thuyết tường chìm (Mur plongeant).
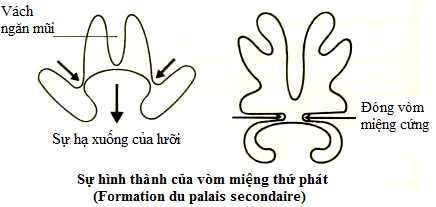
Theo thuyết nụ mầm, vào tuần lễ thứ 3 của bào thai, lúc thai khỏang 10mm, ở cung mang I vì túi não I và tim phát triển nhanh, giữa 2 khối não và tim hiện ra 1 chỗ lõm gọi là mồm nguyên thủy, ở bờ chung quanh của mồm nguyên thủy chồi ra 5 nụ, được gọi chung là nụ mặt. Nụ trán xuất hiện bờ trên của mồm nguyên thủy, hai nụ hàm trên ở hai bên và hai nụ hàm dưới ở phần dưới của mồm nguyên thủy. Từ nụ trán xuất hiện những nụ mũi phải (MP) và mũi trái (MT), được ngăn cách bởi khe giữa, mỗi nụ mũi phải và trái lại tách làm đôi, thành nụ mũi trong và nụ mũi ngoài, hai nụ này được ngăn cách bởiì rãnh khứu. Giữa nụ hàm trên và nụ mũi có xuất hiện khe ổ mắt mũi (khe OMM).
- Những nụ hàm trên cùng với nụ mũi trong phát triển và gắn dính với nhau, làm khép rãnh khứu, tạo thành lỗ mũi và môi bên hàm trên.
- Những nụ hàm trên và nụ mũi ngoài (MN) cùng phát triển và gắn dính với nhau lấp khe ổ mắt mũi, để lại rãnh gọi là rãnh mũi lệ, về sau cũng biến mất.
- Những nụ mũi trong phát triển và gắn dính với nhau ở đường giữa, tạo thành môi giữa hàm trên (nhân trung)
- Những nụ hàm trên và nụ hàm dưới cũng gắn dính với nhau tạo thành sự liên tục của má
Như vậy lỗ miệng là một khe có 2 môi: môi trên được cấu tạo bởi những nụ mũi trong và nụ hàm trên. Môi dưới được cấu tạo bởi hai nụ hàm dưới. Người ta gọi giai đoạn này là giai đọan hình thành vòm miệng sơ phát gồm phần môi và xương ổ răng, từ lỗ khẩu cái trước (lỗ răng cửa) trở về trước.
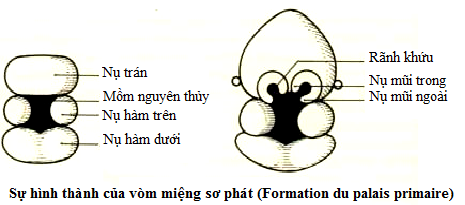
Vào tuần thứ 8 khi bào thai khoảng 30mm, bắt đầu có sự hình thành vòm miệng thứ phát, gồm phần sau lỗ khẩu cái trước để ngăn cách hố miệng và hốc mũi. Vòm miệng thứ phát được hình thành xuất phát từ lỗ khẩu cái trước trở về phía sau (lưỡi gà).
Cũng từ thành của mồm nguyên thủy chồi ra 5 nụ:
- Một nụ đứng dọc từ giữa nụ trán rũ xuống (tức vách ngăn mũi sau này).
- Hai nụ ngang trước gọi là nụ khẩu cái, từ hai nụ hàm trên hai bên tiến ra đường giữa tự gắn liền với nhau, tạo thành vòm miệng cứng.
- Hai nụ ngang sau còn gọi là nụ chân bướm khẩu cái, cũng xuất phát từ nụ hàm trên 2 bên, tiến ra đường giữa gắn dính với nhau, tạo thành vòm miệng mềm và lưỡi gà.
Bờ sau của 2 nụ ngang trước gắn dính với bờ trước của 2 nụ ngang sau, tạo thành sự liên tục của vòm miệng.
Nếu vì một nguyên nhân nào đó (nội tại hoặc ngoại lai) tác động vào, làm ngưng trệ quá trình phát triển và gắn dính của các nụ mặt, sẽ đẫn đến các khe hở dị tật bẩm sinh hàm mặt tương ứng. Từ thuyết trên ta có thể có những loại khe hở sau:
- Khe hở môi bên hàm trên: nụ hàm trên không dính nụ mũi trong
- Khe hở môi giữa hàm trên: 2 nụ không dính nhau
- Khe hở chéo mặt: nụ mũi ngoài không dính nụ hàm trên
- Khe hở ngang mặt: nụ hàm trên không dính nụ hàm dưới
- Khe hở môi dưới: 2 nụ hàm dưới không dính nhau
- Khe hở vòm miệng cứng: 2 nụ ngang trước không dính
- Khe hở vòm miệng mềm: 2 nụ ngang sau không dính
Lưu ý :
- Có thể khe hở môi mà không có khe hở hàm, nhưng ngược lại thì không thế
- Có thể có khe hở vòm miệng mềm mà không có khe hở vòm miệng cứng, nhưng ngược lại thì không thế.
3. Nguyên nhân
Có hai loại nguyên nhân: ngoại lai và nội tại
Theo Dimitrieva (1964) liệt kê nguyên nhân sinh bệnh như sau :
3.1. Nguyên nhân ngoại lai
- Yếu tố lý học: cơ học, nhiệt, phóng xạ
- Yếu tố hóa học: thiếu oxy, suy dinh dưỡng, rối loạn nội tiết, nhiễm chất độc (Teratogen)
- Yếu tố sinh vật: virus, vi khuẩn và độc tố, ký sinh trùng.
- Yếu tố thần kinh
3.2. Nguyên nhân nội tại
- Yếu tố di truyền
- Sự không hòan chỉnh về mặt sinh vật của tế bào sinh dục
- Ảnh hưởng của tuổi và nòi giống
Theo Rosenthal, nguyên nhân ngoại lai chiếm 70% trường hợp (kể cả những yếu tố không biết), còn 30% là những yếu tố nội tại.
Ở Việt nam, theo khoa Răng Hàm Mặt bệnh viện Việt Đức năm 1971 vấn đề sức khỏe của người mẹ chiếm tỷ lệ cao 71,4%. Trong đó bị cúm chiếm 67,1%
Theo Gabka phân tích trên 2500 bệnh nhân khe hở môi và khe hở vòm miệng thấy:
- Không thấy nguyên nhân: 23,2%
- Di truyền: 15,1%
- Hoảng sợ chung: 10,9%
- Mẹ trên 40 tuổi: 6,7%
- Hay chảy máu khi mang thai: 5,1%
- Nhiễm độc rau tha: 6,7%
- Mắc bệnh do virus thời kỳ mang thai: 3,4%
III. Lâm sàng
1. Phân tích và phân loại
1.1. Phái tính: nữ ít hơn nam, theo Rosenthal tỷ lệ 2/3 (nữ/nam). Ở Việt nam (Bệnh viện Việt Đức) trong 1477 trường hợp nam chiếm 56,5%, nữ chiếm 43,5%
1.2. Phía khe hở: bên trái nhiều hơn bên phải (gấp 2,5 lần)
1.3. Độ lớn của khe hở: hiện nay thường dùng danh từ toàn bộ và không toàn bộ, để chỉ độ lớn của khe hở môi và vòm miệng. Năm 1964 Bethman và năm 1966 Burian có sử dụng lối chia độ: độ 1, độ 2, độ 3. Trong đó, độ 1 và độ 2: không toàn bộ; độ 3: toàn bộ
2. Các loại khe hở bẩm sinh vùng hàm mặt
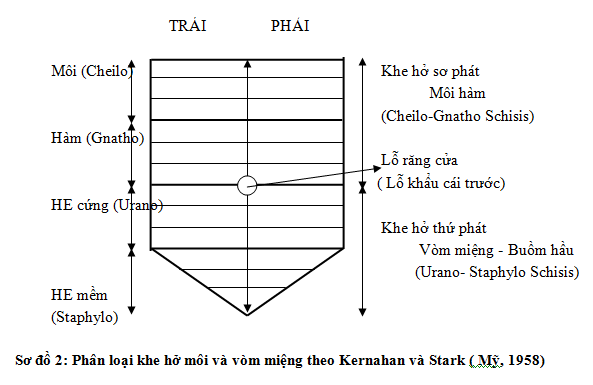
Theo Kernahan và Stark (Mỹ 1958) có bốn loại lớn trong các khe hở bẩm sinh hàm mặt. Điểm cơ bản của phân loại này là phù hợp với bào thai học, lấy lỗ khẩu cái trước làm ranh giới, phần trước là vòm miệng tiên phát (nguyên phát) gồm môi và mấu hàm, phần sau là vòm miệng thứ phát gồm vòm miệng cứng và buồm hầu (vòm miệng mềm)
2.1. Khe hở sơ phát môi và hàm (Cheilo-Gnatho Schisis):
2.1.1. Khe hở môi: khe hở ở phần môi đỏ và da, không tổn thương phần xương mấu hàm
- Mức độ nhẹ: môi đỏ có khuyết hướng lên trên, độ 1/3
- Mức độ trung bình: Khe hở liên quan đến môi đỏ và nửa phần da của môi trên, độ 2/3
- Mức độ nặng: môi trên toàn bộ bị chia từ môi đỏ đến hốc mũi, thường gọi là khe hở môi toàn bộ, độ 3/3. Trường hợp này có biến dạng cánh mũi.
2.1.2. Khe hở hàm: Phần xương trước lỗ răng cửa (lỗ khẩu cái trước)
- Mức độ nhẹ: vùng răng cửa bên hàm trên có vết hằng nhẹ
- Mức độ trung bình: có khe hở vùng xương ổ răng
- Mức độ nặng: khe hở xương đến lỗ răng cửa
2.2. Khe hở thứ phát vòm miệng cứng và buồm hầu (Urano-Staphylo Schisis)
2.2.1. Khe hở buồm hầu (vòm miệng mềm)
- Khe hở lưỡi gà
- Khe hở lưỡi gà và 1/3 giữa vòm miệng mềm
- Khe hở vòm miệng mềm toàn bộ
2.2.2. Khe hở vòm miệng cứng:
- Khe hở đến 1/3 sau
- Khe hở đến 1/3 giữa
- Khe hở vòm miệng đến lỗ răng cửa
2.3. Khe hở phối hợp môi và vòm miệng
2.4. Khe hở đặc biệt khác ít thấy trên mặt: khe hở môi trên giữa, khe hở môi dưới, khe hở ngang mặt, khe hở chéo mặt.
3. Chẩn đoán
Để chẩn đóan đầy đủ và đúng cần phân tích và đánh giá những yếu tố sau:
3.1. Phía bên của khe hở: Một bên (phải hoặc trái), cả hai bên. Có khi người ta còn gọi là đơn hoặc kép
3.2. Mức độ nhiều hay ít của khe hở: Không toàn bộ, toàn bộ, hoặc độ 1, độ 2, độ 3
3.3. Sơ bộ nêu được một nguyên nhân có khả năng nhất.
Thí dụ, Khe hở môi tòan bộ nghi do virus cúm; khe hở môi độ một hai bên nghi do yếu tố di truyền...
IV. Điều trị
1. Nguyên tắc cơ bản của điều trị khe hở môi và vòm miệng
Trong việc điều trị các bệnh nhân khe hở bẩm sinh hàm mặt, phải phối hợp nhiều chuyên khoa. Do đó, ngày nay có danh từ “Phức hợp điều trị bệnh nhân”. Trong đó chú ý cách thức điều trị, thời gian điều trị và sử dụng những kiến thức khoa học hiện đại nhất, phức hợp điều trị gồm:
1.1. Thời gian điều trị thích hợp
Việc “điều trị phức hợp” này kéo dài từ khi mới sinh, đến tuổi trưởng thành 20 - 25 tuổi, việc điều trị phẫu thuật có thể can thiệp vào lúc vài tháng tuổi, đến 1- 2 tuổi đối với khe hở môi và 2 - 5,6 tuổi đối với khe hở vòm miệng. Tuy nhiên, thời gian này còn tùy thuộc vào từng trường hợp lâm sàng và thể địa của bệnh nhân
1.2. Điều trị chỉnh hình
Có nghĩa là săn sóc và điều chỉnh để mang lại khớp cắn bình thường, qua các giai đoạn phát triển xương hàm. Điều trị này còn có tác dụng làm thay đổi 1phần vẻ mặt và tiếng nói của bệnh nhân.
1.3. Điều trị phát âm
Là công việc khó khăn và phức tạp, bắt đầu từ lúc biết nói, trước lúc điều trị phẫu thuật. Sau điều trị phẫu thuật cần thiết phải tiếp tục điều trị phát âm cho đến tuổi trưởng thành
1.4. Điều trị phẫu thuật
Chủ yếu là các phương pháp mổ tạo hình môi và vòm miệng. Theo thời gian, phương pháp mổ khe hở môi và vòm miệng ngày càng phát triển và hiện nay các phương pháp mổ đã được cải tiến hoàn chỉnh như phương pháp Millard, Tennison, Barsky. Với các phương pháp này có thể đem lại cho bệnh nhân một vẻ thẩm mỹ khá hoàn hảo, tránh được phần nào sự mặc cảm về dị tật của người bệnh đối với xã hội
2. Giới thiệu các phương pháp phẫu thuật tạo hình môi
2.1. Nguyên tắc
2.1.1. Lấp kín được khe hở
2.1.2. Có hình thái bình thường về nhân trung, ranh giới da và làn môi đỏ; cung cupidon, hình dáng cánh mũi.
2.2. Các phương pháp mổ
2.2.1. Tạo hình bằng cách khâu giáp đơn thuần các bờ khe hở như phương phápVeau, Rosenthal, Husson - Rose...
2.2.2. Tạo hình bằng cách khâu giáp phức hợp các bờ khe hở (tạo hình chữ Z) theo phương pháp Tennison, Millard...
V. Dự phòng
Khe hở dị tật bẩm sinh vùng hàm mặt là một dị tật khá phổ biến, mà nguyên nhân rất khó xác định cụ thể, đây là loại dị tật bẩm sinh làm ảnh hưởng nhiều đến thẩm mỹ, tâm lý và chức năng phát âm, ăn uống, làm cho người bị dị tật luôn luôn có mặc cảm với mọi người trong xã hội. Việc điều trị cũng rất phức tạp, tốn kém và không được hoàn toàn như ý. Vì vậy, việc dự phòng để làm giảm tỷ lệ dị tật là rất đáng quan tâm, đặc biệt là việc giáo dục và khuyến cáo cho phụ nữ ở độ tuổi sinh con, cần lưu ý những yếu tố có nguy cơ gây dị tật như vấn đề: tuổi sinh con, nghề nghiệp, môi trường sống, tình trạng dinh dưỡng lúc mang thai, tình trạng tâm lý...
Việc điều trị, chăm sóc sớm và đúng cách các dị tật bẩm sinh hàm mặt, cũng góp phần trong việc dự phòng những rối loạn nặng thêm của dị tật. Cụ thể:
1. Dự phòng cấp 0
- Nhà nước cần có những chương trình làm sạch lại môi trường, đặc biệt là những vùng dân cư đã nhiễm thuốc khai quang trong chiến tranh
- Quan tâm đến chế độ bảo hộ lao động, tránh tai nạn lao động, tránh những chất độc trong nhà máy công xưởng sản xuất, chú ý về các chất phóng xạ và nhiệt độ
- Vận động nhân dân thực hiện tốt luật hôn nhân và tuổi sinh con hợp lý
- Tổ chức và vận động các hội đoàn trong xã hội, cùng với ngành y tế giúp đỡ về vật chất, tinh thần và điều trị sớm, đúng cách cho người bị dị tật bẩm sinh hàm mặt
2. Dự phòng cấp 1
Tuyên truyền và giáo dục cho phụ nữ tuổi sinh con có ý thức phòng, tránh những yếu tố nguy cơ có thể dẫn đến dị tật bẩm sinh hàm mặt cho thai nhi: vấn đề tuổi sinh con, dinh dưỡng trong lúc mang thai, tình trạng tâm lý, sang chấn cơ học, an toàn trong lao động...
3. Dự phòng cấp 2
- Hướng dẫn cho người mẹ có con bị dị tật bẩm sinh hàm mặt biết cách cho bú, ăn tránh sặc, quan tâm đến dinh dưỡng cho cháu nhỏ.
- Điều trị kịp thời và đúng cách các trường hợp dị tật bẩm sinh hàm mặt, để phục hồi được phần nào về thẩm mỹ và chức năng cho người bị dị tật, tránh được phần nào mặc cảm tâm lý cho người bệnh và thân nhân.
4. Dự phòng cấp 3
- Mổ lại các trường hợp có sẹo xấu, thiếu chiều rộng, chiều cao của môi để đem lại thẩm mỹ hoàn thiện hơn cho người bệnh
- Dạy phát âm đúng sau các trường hợp phẫu thuật môi và vòm miệng./.







